


همشهري/ گرچه واکسنهاي توليد شده براي پيشگيري از کرونا در صدر اخبار هستند، اما قدم بعدي در مبارزه با بيماري کوويد-۱۹ ناشي از کروناويروس جديد ممکن است در جاي ديگري برداشته شود.
پيشرفتها مربوط به ساخت واکسنهايي براي ويروس کرونا در کانون توجهها بوده است، اما پيشرفت بزرگ بعدي در مبارزه با اين پاندمي ممکن است با گروهي از درمانهاي زيستفناوري صورت گيرد که براي درمان سرطان و ساير بيماريهاي به کار ميروند- آنتيباديهاي به طور خاص طراحيشده براي حمله به ويروس جديد يا آنتيباديهاي مونوکلونال.
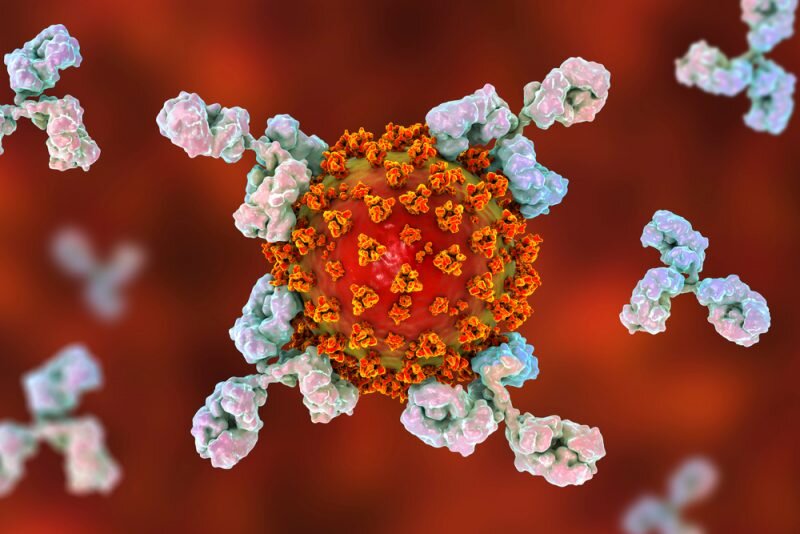
هنگامي ويروسي از دفاعهاي ابتدايي بدني عبور ميکند، پاسخ اختصاصيتر بوسيله دستگاه ايمنيايجد ميشود که باعث توليد سلولهايي ميشود که عامل مهاجم را هدف قرار ميدهند. از جمله اين پاسخها توليد پروتئينهايي به نام آنتيباديها هستند که ويروس را شناسايي ميکنند و به آن متصل ميشوند و جلوي انتشار عفونت را ميگيرند.
آنتيباديهاي مونوکلونال يا پادتنهاي تکدودماني که در راکتورهاي زيستي توليد ميشوند- نسخههاي مصنوعي اين پروتئينهاي طبيعي هستند.
دانشمندان هنوز در حال بررسي نقش دقيق آنتيباديهاي خنثيکننده در بهبودي از کوويد-۱۹ هستند، اما شرکتهاي داروسازي اطمينان دارند که آنتيبادي مونوکلونال مناسب يا ترکيبي از آنها ميتواند سير بيماري کوويد -۱۹ را که تا به حال جان حدود ۷۰۰۰۰۰ نفر را در جهان گرفته است، تغيير دهد.
شرکت آمريکايي رجنرون در حال آزمايش يک آميزه حاوي دو آنتيبادي است که معتقد است توانايي ويروس را در گريختن از چنگ هر يک آنتيباديها محدود ميکند و انتظار ميرود، دادههاي مربوط به کارآمدي آن در اواخر تابستان يا اوائل پاييز منتشر شود.
البته محافظت ناشي از اين آنتيباديها در طول زمان کاهش مييابند و به گفته کيراستوس هنوز دوز مناسب براي استفاده از آنها مشخص نشده است.
دولت آمريکا در ماه ژوئن در يک قرارداد عرضه محصولات ۴۵۰ ميليون دلار به شرکت رجنرون داد. اين شرکت در صورت تاييد شدن اين دارو بوسيله سازمانهاي ناظر ميتواند توليد آن را در يک کارخانه در آمريکا فورا شروع کند.
شرکتهاي داروسازي ديگر آمريکا نيز در حال تحقيق درباره ساخت آنتيباديهاي مونوکلونال براي درمان کوويد-۱۹ هستند.
شرکتهاي داروسازي الاي ليلي، آسترا-زنکا، امجن، گلاکسو-اسميت-کلاين مجوز لازم از دولت آمريکا را گرفتهاند تا پس از ثابت شدن تاثيربخشي هر يک از اين داروها منابع توليديشان را يکجا کنند تا ميزان عرضه داروها را بالا ببرند.
حتي با اين همکاري غير معمول ميان شرکتهاي رقيب داروسازي، توليد اين داروها روندي پيچيده دارد و ظرفيت توليد آنها محدود است. همچنين اين بحث مطرح بوده است که آيا يک آنتيبادي منفرد آنقدر قدرتمند هست که جلوي کوويد-۱۹ را بگيرد يا نه.
شرکت آسترا-زنکا قصد دارد که کارآزمايي انساني داروي ترکيبي حاوي دو آنتيبادي خودش را در طول هفتههاي آينده آغاز کند. شرکت ليلي که آزمايش انساني دو آنتيبادي نامزدشده را در دو کارآزمايي جداگانه آغاز کرد، بر رويکرد يک دارويي متمرکز است. مقامات اين شرکت ميگويند اگر قرار باشد که از دوز بالاتر يا آنتيباديهاي بيشتري استفاده کرد، افراد کمتري را ميتوان درمان کرد.
تاثير آنتيباديهاي تزريقشده بر خلاف واکسنها که دستگاه ايمني خود بدن را فعال ميکنند، در نهايت از بين ميرود.
اما به گفته اين شرکتهاي داروسازي اين آنتيباديهاي مونوکلونال ميتواند به طور موقت مانع عفونت در افراد در معرض خطر مانند کارکنان پزشکي و سالمندان شوند. همچنين از اين آنتيباديها ميتواند به عنوان يک به اصطلاح «پل درماني» تا زمان در دسترس قرار گرفتن گسترده واکسنها استفاده کرد.
اين شرکتها ميگويند اين آنتيباديها به عنوان درماني «پروفيلاکتيک» ميتوانند تا شش ماه را پوشش دهند و باعث پيشگيري از عفونت شوند.
دو شرکت داروسازي «وير» و «سورنتو» قرار است ماه آينده آزمايش آنتيباديهاي ساخت خودشان را شروع کنند.
مزيت داروهاي حاوي آنتيبادي اين است که اساس باعث ايجاد ايمني فوري ميشوند و خطر چنداني هم ندارند، اما مشکل اين است توليد آنها هزينه بسيار بالايي دارد. اين نوع داروها ممکن براي مصرف يک سال در يک فرد هزينهاي ۱۰۰۰۰ دلاري داشته باشند.
همچنين نگرانيهايي درباره مقاوم شدن کروناويروس نسبت به آنتيباديهاي اختصاصي وجود دارد. پژوهشگران براي رفع اين مشکل احتمالي از هم اکنون در حال کارکردن بر روي نسل دوم آنتيباديهاي مونوکلونالي هستند که به جاي هدف گرفتن پروتئينهاي گلميخي تاجمانند سطح ويروس مناطق ديگر آن را هدف قرار دهند.
پژوهشگران اخيرا در مقالهاي که در ژورنال Nature منتشر کردند، نوشتند چند آنتيبادي جديد بسيارقوي يافتهاند که يک ناحيه محل اتصال ويروس به سلولهاي انساني و يک منطقه ديگر از پروتئينهاي گلميخي را که تا به حال توجهها را جلب نکرده است، هدف قرار ميدهد.
همچنين پرسشهايي درباره بهترين هنگام به کارگيري اين آنتيباديهاي مصنوعي مطرح است. کارشناسان مي گويند دادن اين آنتيباديها پس از دچار شدن افراد به عفونت ممکن است چندان سودمند نباشد و احتمالا هر چه زودتر آنها به بيماران داده شوند، کارآمدي بهتري خواهند داشت.